Betegségek
Vakbélgyulladás – mikor izguljon a szülő? Tünetek és okok
2016-11-24
| Frissítve:
2018-05-07 20:46:52
Dr. Novák Hunor
Az appendicitis, azaz vakbélgyulladás alattomos betegség gyerekeknél. Ebben az írásomban szeretném a fontos tünetekre felhívni a figyelmet, leírva, hogy mikor kell orvoshoz fordulnia, mikor szükséges műtét.
A betegség 0-18 éves kor között bármikor előfordulhat, és sajnos veszélyes: hashártyagyulladás, bélelhalás, hasi tályog és szepszis is szerepel a palettán. Ahogy megszokhatták, írásaim során nem az emlékeimre, sokszor elavult tankönyvekre, hazai szokásokra és hagyományokra támaszkodom, hanem a világ vezető szakmai szervezeteinek álláspontját, a legújabb kutatási eredményeket, a világ legfejlettebb országainak evidence-based (bizonyítékon alapuló) ajánlásait ismertetem. 100%-ban friss és naprakész forrásból dolgozom (részletes források mindig cikkeim alján megtalálhatók), írásaimat pedig úgy alkotom meg, hogy azok konkrétumokat tartalmazzanak, és a szülők mellett az orvos kollégák számára is hasznosak lehessenek.
A vakbélgyulladás kifejezés helytelen, valójában féregnyúlványgyulladásról van szó, hiszen a vakbél végén lévő kissujj-szerű csökevényes bélszakasz (féregnyúlvány, appendix) gyullad be. Ez tipikusan a jobb alhasban, kissé a köldök alatt van, ezt mutatja az alábbi fotó, jobboldalon a „vakbélgyulladás”:
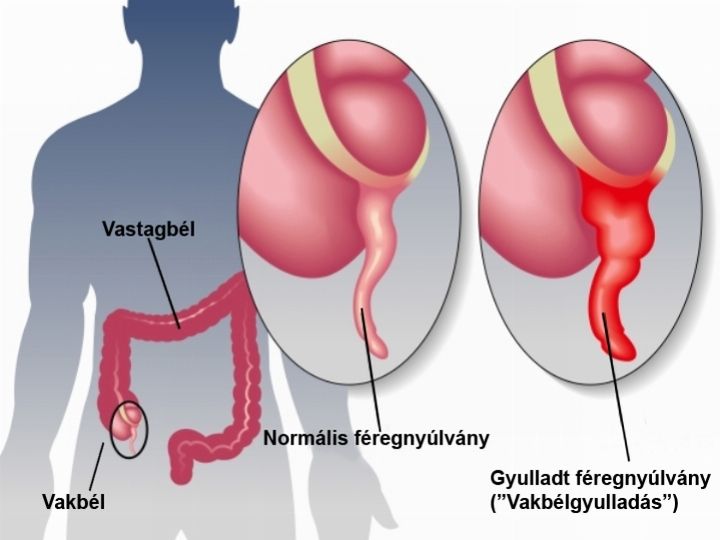
Ritkább esetben akár a jobb felhasban (vagy fejlődéstani variáció miatt extrém ritkán akár bal alhasban) is elhelyezkedhet a féregnyúlvány. Sok vakbélgyulladásos gyermek szülője kérdezte már tőlem, mi okozhatta gyermekénél ezt? Legtöbbször egyszerűen pechről van szó – a gyulladást szinte mindig a féregnyúlvány nem specifikus elzáródása okozza (székletrög, ételdarab szerencsétlenül oda kerül és nem jön ki; vagy meghajlik a féregnyúlvány és ezért záródik el). Az elzáródást követően a féregnyúlvány megvastagszik, egyes baktériumok túlszaporodnak és gyulladás alakul ki.
Csecsemőkorban a féregnyúlvány még tölcsér alakú, ezért kevésbé hajlamos az elzáródásra, az ún. limfoid follikulusok, szemölcsszerű nyálkahártyakinövések mérete viszont serdülőkorban a legnagyobb, ezek hozzájárulnak az elzáródáshoz – nem csoda, hogy a vakbélgyulladás pont serdülőkorban a leggyakoribb. A cseplesz (belek között lévő hasi zsír, amely ereket is tartalmaz) kis gyermekeknél még fejletlen, ezért gyulladás esetén nem tartja fel a gennyet, könnyen hashártyagyulladás alakulhat ki náluk. A féregnyúlvány begyullad, majd elhalhat, kilyukadhat (perforálhat), így a baktériumokkal szennyezett, koszos béltartalom a steril hasüregbe jutva súlyos hashártyagyulladást okozhat. A vakbélgyulladás 10 éves kor felett a leggyakoribb, de akár újszülött korban is előfordulhat. A vakbélgyulladásos esetek 5%-a öt éves életkor alattiakat érint: 5 éves kor alatt nem tipikusak a tünetek, későn ismerik fel és gondolnak rá – ezért ilyen korban gyakoribb a féregnyúlvány kilyukadása és a hashártyagyulladás. A féregnyúlvány kilyukadása a panaszok kezdetétől számított 12 órán belül ritka, 72 órán túl pedig nagyon gyakori.
A féregnyúlványgyulladás (=vakbélgyulladás) tünetei, tanácsok szülőknek
Néhány éves életkorban a nem tipikus tünetek (étvágytalanság, hasfájás, hányás, haspuffadás, láz) dominálnak vakbélgyulladás esetén. A vakbélgyulladás ezerarcú betegség, sajnos lehet, hogy csak néhány tünet jelentkezik gyermekénél az alábbiak közül.
A tipikus tünetek:
- étvágytalanság
- kezdetben köldök körüli hasfájás, amely 24 órán belül a jobb alhasba vándorol
- hányás (tipikusan a fájdalom kezdete után)
- láz (tünetek kezdete utáni 24-48. órában)
- jobb alhasi érzékenység, jobb alhasi fájdalom a has finom nyomkodására, köhögésre vagy nyugalmi helyzetben

5-12 éves korban a hasfájás, hányás gyakori, de a fájdalom köldöktájékról a jobb alhasba vándorlása nem, mert ez utóbbi tizenéves korban számít tipikusnak. Ha gyermeke lázas, hány, görnyedten jár, hasát fájdítja (különösen, ha hasának jobb alsó részét fájlalja, vagy a fájdalom köldöktájról ide vándorolt), sürgősen forduljon orvoshoz, akár ügyeletre is! Szintén forduljon orvoshoz, ha úgy érzi, gyermekének szokatlanul erős alhasi fájdalma van. Megkérheti gyermekét, köhögjön: ha köhögésre is fáj a jobb alhasa, az is kóros, ilyenkor mindenképpen orvosi vizsgálat ajánlott. Sajnos sokszor találkozni olyan esetekkel, amikor ezeket a tüneteket a szülők nem ismerik, ezért később mennek csak orvoshoz – a gyulladás előrehaladtával pedig a sebésznek nehezebb a dolga, jóval több a műtéti szövődmény, későbbi komplikáció is. Mindenkinek az az érdeke, hogy a vakbélgyulladásos gyermek időben műtétre kerülhessen és ne csússzon napokat. Fontos, hogy ha a panaszok erősek és felmerül a szülőben a vakbélgyulladás lehetősége, a gyermek az orvosi vizsgálatig semmit ne egyen, ne igyon lehetőleg – hiszen ha evett és műtét lenne szükséges, az altatóorvos jó eséllyel nem fogja vállalni az altatást teli gyomorral, a műtét sokat csúszhat.
A vakbélgyulladás jelenlegi tudásunk szerint csak műtéti úton kezelhető, nincs olyan állásfoglalás, vizsgálat, amely biztonsággal igazolná a nem műtéti megoldás hatásosságát, biztonságosságát gyermekekben. Műtéti megoldásként nem a nyílt hasi műtét, hanem a sokkal előnyösebb laparoszkópos megoldás javasolt. A kérdés az, mikor kell műteni? Súlyos, előrehaladott gyulladás esetén azonnal. Korán felismert vakbélgyulladás esetén azonban a műtétet lehet halasztani – éjfél után érkezett beteget teljesen nyugodtan megműthetnek másnap délelőtt, sok fejlett országban ez a gyakorlat. Egy 2510 főn végzett multicentrikus metaanalízis, 2014-es kutatás szerint a kórházba utalástól számított 12-24 órás késéssel elvégzett műtétek esetében nem nőtt a szövődmények (féregnyúlvány elhalások, bélkilyukadás, hashártyagyulladás stb.) száma. 48 óra késlekedés után viszont a szövődmények, fertőzések gyakoribbá váltak. Azaz a beteg is jobban jár, ha nem egy olyan sebész műti az éjszaka közepén, aki fáradt, egész nap a műtőben állt, a héten pedig sokszor dolgozott másodállásban is, hogy rossz fizetése ellenére családját fenn tudja tartani, hanem délelőtt, normál munkaidőben műtik meg.
Az orvos a vizsgálat, has tapintása során a következő, hashártyagyulladásra utaló jeleket észlelheti (lokalizált vagy generalizált peritoneális izgalmi jelek):
- Erős, akaratlan hasi izomvédekezés (défense musculaire)
- Rovsing-jel: a bal hasfél nyomogatásakor a jobb alhasban jelez fájdalmat a gyermek. Ennek oka vélhetően a vastagbélben visszapréselt levegő lehet, ami itt feszülést okoz.
- Obturator-jel: a jobb alsó végtag behajlítása, befelé fordítása fáj (a gyulladt féregnyúlvány irritálja az obturator nevű izmot).
- Psoas-jel: ez a vizsgálat akkor pozitív, ha a gyulladt féregnyúlvány a vakbél mögött helyezkedik el. Kétféleképpen vizsgálhatjuk: háton fekve a gyermek jobb lábát emeli, miközben mi lefelé nyomjuk; vagy a gyermek baloldalán oldalt fekszik, jobb lábát pedig kinyújtva lassan jól hátrahúzzuk. Ha fájdalmat jelez, a vizsgálat pozitív.
- Rebound tenderness (=indirekt jel, Blumberg jel): a hasat tetszőleges helyen lassan, kb. 10 mp-ig nyomjuk, majd hirtelen felengedjük. Ha felengedéskor fájdalma van, az pozitív (azaz kóros), hashártyagyulladásra utal.
Kapjon-e fájdalomcsillapítót a „vakbélgyanús” gyermek?
Régi teória és szokás, hogy ha felmerül vakbélgyulladás, nem szabad fájdalomcsillapítót adni a gyermeknek, mert az gátolhatja a diagnózist. Azaz mire eljut a sebészhez, ha az nyomkodja a hasát és nem fáj (annyira), tévesen azt mondhatja: nem kell műteni, nincs a gyermeknek vakbélgyulladása. Ez az egyébként logikusnak tűnő felfogás, a fájdalomcsillapítás hiánya bár a gyermekek érdekében történik, ám cseppet sem gyermekbarát megoldás, hiszen a gyermekek szenvedése csak fokozódik az idő előrehaladtával.
Néhány vizsgálat történt ezzel kapcsolatban, amelyek azt mutatják: a fájdalomcsillapítót kapó gyermekek körében nem néztek el több vakbélgyulladást, azaz nem mondták tévesen azt a gyermekre emiatt, hogy nem kell műteni. A világ vezető orvostudományi szaklapjának, az UpToDate.com orvosszakértői a tudományos bizonyítékokra és saját tapasztalataikra alapozva azt javasolják: az erős fájdalomcsillapítás (akár morfin kórházi körülmények között) mielőbb ajánlott, nem kell a sebészeti vizsgálatot megvárni. Ennek kapcsán végleges nemzetközi álláspont nincs, még további vizsgálatok szükségesek a kérdés eldöntéséhez, ugyanis mégis elképzelhető, hogy az esetek egy részében ez zavarhatja a sebészt – a szülő jobban teszi, ha a fájdalomcsillapítás kérdését ilyen esetben az orvosra bízza.
A vizsgálatok szerint a korábban elkezdett (akár hasfájásra otthon néhány nappal korábban elindított) antibiotikum késleltetheti a diagnózist, elfedheti a panaszokat sok esetben. Az indokolatlan antibiotikum-használatnak tehát ilyen veszélye is van!
Take home message, azaz útravaló-tudnivaló: ha gyermekét szokatlanul erős hasfájás gyötri, menjen vele ügyeletre! Forduljon akkor is mielőbb orvoshoz, ha jobb alhasa fáj (akár köhögésre is), ha a fájdalom a jobb alhasba vándorolt, esetleg láz vagy hányás társult hozzá.
Bónusz: nemzetközi ajánlások gyakorló orvosoknak
Az ajánlások szerint a rektális digitális vizsgálat nem ajánlott, mert nem segít a diagnózisban. Vérkép, CRP, vizeletvizsgálat ajánlott, prokalcitonin elvégzése nem szükséges. A CRP 5-10 között már emelkedettnek számít, 50 fölött pedig valószínű a perforáció. Az emelkedett fehérvérsejt vagy 80%-nál több neutrofil kórosnak számít, a 9 G/L alatti fehérvérsejtszám pedig szinte kizárja a vakbélgyulladás lehetőségét. A vizeletvizsgálat során fontos megjegyezni, hogy vakbélgyulladás esetén akár 20-40%-ban is lehetnek gennysejtek a vizeletben (piúria) baktériumok (bakteriúria) nélkül, ritkábban vörösvértestek (hematúria) is előfordulhatnak (ennek oka, hogy a gyulladt féregnyúlván irritálja a húgyhólyagot, húgyvezetéket) – fontos ezeket tudni, hiszen a vér vagy genny a vizeletben nem zárja ki a vakbélgyulladást, nem szabad tévesen azt mondani, hogy vesegyulladás okozza a panaszokat! Húgyúti gyulladás esetén baktériumok is vannak a vizeletben, és a vizelet stix nitrit pozitív.
A diagnózist egyértelműen segítő, biztonsággal használható SCORE-rendszer nem létezik (a Pediatric Appendicitis Score vagy ALVARADO hatásossága kb. egyforma, de sajnos sokszor „hibáznak”). Ha ultrahangon nem látszódik a féregnyúlvány, az nem zárja ki a vakbélgyulladást (ilyenkor CT-vizsgálat szóba jön).
Vakbélgyulladásra utal az ultrahanglelet, ha azon az alábbiak bármelyike szerepel:
- nem komprimálható (összenyomható) féregnyúlvány
- féregnyúlvány fala megvastagodott (2 mm-nél nagyobb), vagy az egész szélessége a 6 mm-t meghaladja
- ha székletrögöt írnak le a féregnyúlványban
- ha a jobb alhasban szabad hasi folyadék ábrázolódik.
A vakbélgyulladást nagyon fontos tucatnyi más októl elkülöníteni – például az alsó tüdőfelet érintő tüdőgyulladás is okozhat ilyen panaszt.
dr. Novák Hunor
Forrás:
David E Wesson professor, MD – Acute appendicitis in children: Clinical manifestations and diagnosis, Management – Uptodate.com 2015
George A Taylor, MD, David E Wesson, MD – Acute appendicitis in children: Diagnostic imaging – Uptodate.com 2015
D J Humes and J Simpson – Acute appendicitis, British Medical Journal 2006